O principal método de tratamento da leucemia aguda é quimioterapia. Escolha de esquema de quimioterapia depende do subtipo de leucemia.
Contente
Métodos para o tratamento de leucemia afiada em adultos
Leucemia aguda em adultos não é uma doença, mas vários, e pacientes com diferentes subtipos de leucemia não são idênticos ao tratamento.
A escolha da terapia é baseada tanto no subtipo específico da leucemia quanto em certas características da doença, que são chamados de sinais prognósticos. Esses sinais incluem: a idade do paciente, o número de leucócitos, a resposta à quimioterapia e informações sobre se este paciente foi tratado para outro tumor.
Quimioterapia
Sob quimioterapia implica o uso de drogas que destrói células tumorais. Geralmente drogas antitumorais são prescritas por via intravenosa ou dentro (através da boca). Assim que a droga entra na corrente sanguínea, ela é distribuída em todo o corpo. Quimioterapia - o principal método de tratamento da leucemia afiada.
Quimioterapia de leucemia linfoblástica aguda (todos)
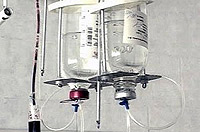 Indução. O objetivo do tratamento nesta fase é destruir o número máximo de células leucêmicas para o período mínimo de tempo e a realização de remissão (ausência de sinais da doença).
Indução. O objetivo do tratamento nesta fase é destruir o número máximo de células leucêmicas para o período mínimo de tempo e a realização de remissão (ausência de sinais da doença).
Consolidação. A tarefa nesta fase de tratamento é a destruição dessas células tumorais que permaneceram após a primeira etapia - indução.
Terapia de apoio. Após os dois primeiros estágios de quimioterapia no corpo, as células da leucemia ainda podem permanecer. Nesta fase de tratamento, baixas doses de drogas quimioterápicas são prescritas por dois anos.
Tratamento da lesão do sistema nervoso central (SNC). Devido ao fato de que a leucemia linfoblástica aguda se aplica frequentemente às cascas da cabeça e da medula espinhal, os produtos de quimioterapia no canal espinhal são impostos em pacientes ou radioterapia no cérebro é prescrito.
Quimioterapia de leucemia mieloide aguda (IML)
O tratamento da OML consiste em duas fases: indução de remissão e terapia após remissão.
Durante a primeira fase, a maioria das células normais e leucêmicas de medula óssea são destruídas. A duração desta fase é geralmente uma semana. Durante este período, durante as próximas semanas, o número de leucócitos será muito baixo e, portanto, serão necessárias medidas contra possíveis complicações. Se, como resultado da quimioterapia semanal, a remissão não será alcançada, então os re-cursos de tratamento são nomeados.
O objetivo da segunda fase é a destruição das células leucêmicas restantes. O tratamento durante a semana é então acompanhado por um período de recuperação de medula óssea (2-3 semanas), depois cursos de quimioterapia continuam várias vezes.
Alguns pacientes prescrevem quimioterapia com doses muito altas de drogas para destruir todas as células da medula óssea, após a qual transplante de células-tronco é realizada.
Efeitos colaterais da quimioterapia
No processo de destruir células leucêmicas, as células normais são danificadas, que, juntamente com as células tumorais, também têm crescimento rápido..
Células de medula óssea, mucosa oral e intestinos, bem como os folículos capilares diferem um crescimento rápido e, portanto, são expostos à quimioterapia. Portanto, os pacientes que recebem quimioterapia têm um risco aumentado de infecção (devido ao baixo número de leucócitos), sangramento (baixa plaqueta) e aumento da fadiga (baixo número de eritrócitos). Outros efeitos colaterais da quimioterapia incluem: calvície temporária, náusea, vômito e perda de apetite.
Esses efeitos colaterais geralmente passam logo após a cessação da quimioterapia. Como regra, existem métodos para combater efeitos colaterais. Por exemplo, anti-quimioterapia são prescritos para evitar náuseas e vômitos em conjunto com quimioterapia. Para aumentar o número de leucócitos e a prevenção da infecção, os fatores de crescimento celular são usados.
Você pode reduzir o risco de complicações infecciosas, restringindo o contato com micróbios por processamento de mão cuidadoso, comendo frutas e legumes especialmente cozidos. Os pacientes que recebem tratamento devem evitar aglomerados de pessoas e pacientes com infecção.
Durante a quimioterapia, os antibióticos graves podem ser atribuídos a pacientes para prevenção adicional de infecção. Os antibióticos podem ser aplicados nos primeiros sinais de infecção ou mesmo mais cedo, a fim de prevenir a infecção. Com uma diminuição no número de plaquetas, é possível transfusão, bem como a transfusão de eritrócitos com uma diminuição e a ocorrência de falta de ar ou aumento da fadiga.
Síndrome do tumor de lise - um efeito colateral causado pela rápida decadência das células da leucemia. Com a morte de células tumorais, eles liberam em substâncias de fluxo sanguíneo, brotos prejudiciais, coração e CNS. Objetivo de uma grande quantidade de líquidos e preparações especiais ajudará a prevenir o desenvolvimento de complicações severas.
Em alguns pacientes com todos, após o fim do tratamento, outros tipos de tumores malignos podem ocorrer mais tarde: OML, linfoma não-Hodgkin (linfossarcoma) ou dr.
Transplante de células-tronco (TSK)
A quimioterapia prejudica tanto o tumor quanto as células normais. O transplante de células-tronco permite que os médicos usem altas doses de drogas antitumorais, a fim de aumentar a eficácia do tratamento. E embora as drogas antitumores destruam a medula óssea doente, as células-tronco transplantadas ajudam a restaurar as células da medula óssea, produzindo glóbulos.
 As células-tronco são fechadas da medula óssea ou do sangue periférico. Essas células são obtidas tanto do paciente quanto do doador selecionado. Pacientes com leucemia são mais frequentemente usados células doadores, uma vez que as células tumorais podem estar na medula óssea ou sangue periférico.
As células-tronco são fechadas da medula óssea ou do sangue periférico. Essas células são obtidas tanto do paciente quanto do doador selecionado. Pacientes com leucemia são mais frequentemente usados células doadores, uma vez que as células tumorais podem estar na medula óssea ou sangue periférico.
O paciente é prescrito quimioterapia com doses muito altas de drogas para a destruição de células tumorais. Além disso, a radioterapia é realizada para destruir as células leucêmicas restantes. Após tal tratamento, as células-tronco preservadas são inscritas por um paciente sob a forma de transfusão de sangue. Gradualmente, as células-tronco transplantadas são pressionadas na medula óssea do paciente e começam a produzir glóbulos.
Os pacientes que têm células doadores transplantados são preparações prescritas que impedem a rejeição dessas células, bem como outras drogas para a prevenção de infecções. 2-3 semanas após o transplante de células-tronco, eles começam a produzir leucócitos, depois plaquetas, e nos glóbulos vermelhos finais.
Os pacientes que foram mantidos tck devem ser protegidos contra infecções (localizadas isoladamente) para o aumento requerido no número de leucócitos. Tais pacientes estão no hospital até que o número de leucócitos seja cerca de 1000 por cubo. Mm sangue. Então quase todos os dias tais pacientes são observados na clínica por várias semanas.
O transplante de células-tronco ainda permanece um novo e complexo método de tratamento. Portanto, esse procedimento deve ser realizado em departamentos especializados com pessoal especialmente treinado.
Efeitos colaterais para transplantes de células-tronco
Os efeitos colaterais do TSC são divididos no início e atrasado. Os efeitos colaterais precoces diferem pouco das complicações em pacientes que recebem quimioterapia com altas doses de drogas antitumorais. Eles são causados por danos à medula óssea e outros tecidos em rápido crescimento do corpo.
Os efeitos colaterais podem existir por um longo tempo, às vezes após transplante transferido. Dos efeitos do lado final, deve ser anotado da seguinte forma:
- Dano de radiação aos pulmões, levando à falta de ar;
- Reação "Transplante contra o host" (Rtph), que ocorre apenas quando transplantando as células do doador. Esta complicação grave é observada quando as células do sistema de doador imunológico atacam a pele, o fígado, a membrana mucosa oral e outros órgãos do paciente. Observa-se: fraqueza, aumento da fadiga, boca seca, erupção cutânea, infecção e dor muscular;
- Danos aos ovários, levando a infertilidade e ciclo menstrual prejudicado;
- Danos à glândula tireóide causando interrupção do metabolismo;
- Catarata (danos à lente do olho);
- Dano ósseo; Em mudanças severas, pode ser necessário substituir a parte do osso ou junta.
Terapia de radiação
Terapia de radiação (uso de raios-x de alta energia) desempenha um papel limitado no tratamento de pacientes com leukose.
Em pacientes adultos com leucemia aguda, a irradiação pode ser aplicada com a derrota do sistema ou testículos nervosos centrais. Em casos de emergência raros, a radioterapia é prescrita para remover a traqueia para o processo de tumor. Mas mesmo neste caso, a quimioterapia é frequentemente usada em vez de radioterapia.
Tratamento operacional
No tratamento de pacientes com leucemia, em contraste com outros tipos de tumores malignos, a operação geralmente não é usada. Leucemia - doença do sangue e medula óssea e é impossível curar cirurgicamente.
No processo de tratamento com leucemia do paciente com uma pequena cirurgia, um cateter pode ser introduzido em uma grande veia para a introdução de antitumor e outras drogas, o sangue leva para pesquisa.
O que acontece depois do tratamento da leucemia afiada
Após o tratamento ser concluído para leucemia aguda, a observação dinâmica na clínica é necessária. Tal vigilância é muito importante, pois permite ao médico observar uma possível recorrência (reembolso) da doença, bem como para os efeitos colaterais da terapia. É importante informar imediatamente o médico sobre os sintomas.
Geralmente a recorrência da leucemia aguda, se acontecer, ocorre durante o tratamento ou logo após o fim. O recorrimento se desenvolve muito raramente após a remissão, cuja duração excede cinco anos.